 |
 |
 |
 |
 |
| |
|
|
 |
Varicocele e infertilità |
 |
 |
Inserito il 19 febbraio 2012 da admin. - andrologia - segnala a:    
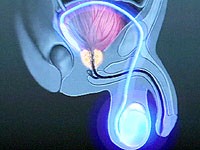 Una breve messa a punto sul varicocele e sui suoi rapporti con l'infertilità.
Una breve messa a punto sul varicocele e sui suoi rapporti con l'infertilità.
Il Varicocele è la dilatazione varicosa delle vene nello scroto. I testicoli ricevono il sangue dall'arteria testicolare che è situata all'interno dell'addome. Il sangue viene quindi trasportato attraverso una serie di piccole vene localizzate nello scroto, il plesso pampiniforme posteriore e anteriore.
Il plesso pampiniforme posteriore, di minori dimensioni rispetto a quello anteriore, drena il testicolo, corpo e coda dellepididimo; situato posteriormente rispetto alle altre strutture funicolari, una volta superato lorifizio inguinale interno,si getta nella vena epigastrica inferiore e tramite questa nella vena iliaca esterna. Il Plesso pampiniforme anteriore drena il testicolo e la testa dellepididimo; situato anteriormente rispetto alle altre strutture funicolari, è costituito da un minimo di tre vene a stretto contatto con larteria testicolare che confluiscono progressivamente in unico tronco venoso per lato. Una volta superato lorifizio inguinale interno dà origine alla principale via del drenaggio venoso del testicolo, la vena testicolare detta anche gonadica o spermatica interna, che si getta a sinistra nella vena renale e a destra nella vena cava.
Epidemiologia
Il varicocele clinico insorge dopo i 10 anni. Anche nelletà pre-adolescenziale il varicocele è una patologia comune. Difatti il 18% dei bambini ed il 42% degli adolescenti ha un varicocele evidenziabile allecocolordoppler, il varicocele clinico è presente nel 2,7% dei maschi prepuberi, e nel 17,7% degli adolescenti. La prevalenza aumenta del 10% ogni decade di vita attestandosi al 75% a 80 anni.
E' presente nel 25% degli uomini infertili; nell85% dei casi è localizzato a SN, nell11% è bilaterale e solo nel 4% a DX.
Unalta incidenza (oltre il 30%) di varicocele è stata riportata in una popolazione di atleti e nel 60-80% dei body-builders.
Classificazione
La classificazione del varicocele primitivo, su base clinica, più utilizzata è quella proposta da Dubin e Amelar (1970). Essa suddivide il varicocele in gradi:
1. Varicocele subclinico: non visibile né palpabile, evidenziabile solo su base strumentale.
2. Varicocele di I grado: varicocele evidenziabile alla palpazione soltanto durante una manovra di Valsalva.
3. Varicocele di II grado: varicocele evidenziabile alla palpazione (palpabile).
4. Varicocele di III grado: varicocele evidenziabile all'ispezione (visibile).
Grazie all' avvento dell' ecotomografia e in particolare dell'ecocolor doppler è stata proposta una classificazione "ecografica" del varicocele.
Classificazione secondo Sarteschi
1. Reflusso all'emergenza scrotale solo dopo Valsalva, ipertofia della parete venosa senza stasi.
2. Reflusso sopratesticolare solo dopo Valsalva, stasi venosa senza varicosità.
3. Reflusso peritesticolare con la manovra di Valsalva, varicocele manifesto con varici cremasteriche iniziali.
4. Reflusso spontaneo basale, incremento in Valsalva, eventuale ipotrofia testicolare; varicocele manifesto, varicosità del plesso pampiniforme.
5. Reflusso spontaneo basale non incrementabile in Valsalva, testicolo ipotrofico; varicocele manifesto, varicosità del plesso pampiniforme.
Varicocele e infertilità
Nello studio multicentrico dellOMS, tra il 1982-1985, il 20% dei casi di infertilità erano dovuti a problemi maschili, un 38% a problemi femminili, un 27% a problemi di entrambi i sessi e un 15% a fattori estranei ai due sessi.
I processi che portano alla infertilità non sono ben conosciuti, ma il fattore determinante sembra essere laumento della temperatura nello scroto il quale determinerebbe alterazioni della qualità e quantità dello sperma. Ma il dibattito prevalente in letteratura riguarda lutilità dellintervento chirurgico e quando ricorrere.
Una revisione sistematica della Cochrane (Evers 2004) prese in considerazione 9 RCT e dimostrò nessun beneficio della chirurgia nel migliorare la pregnancy rate. Le stesse conclusioni furono riconfermate dalla stessa Cochrane nel 2009. Questi conclusioni furono molto criticate perchè includevano solo 3 studi con presenza di varicocele e anomalie dello sperma o del testicolo. Lo studio di Ficarra dimostrò che utilizzando solo questi 3 studi si aveva un miglioramento della pregnancy rate con lintervento (36,4%) comparato con il gruppo di controllo (20%) in modo significativo (p=0.009). Una metanalisi del 2007 analizzò il miglioramento della qualità e quantità dello sperma dopo intervento chirurgico e notò che rispetto al gruppo di controllo il gruppo trattato chirurgicamente aveva un miglioramento significativo della qualità e quantità dello sperma.
Cosa si valuta con lecocolordoppler?
Posizione del paziente.
a) supina per lo studio dei testicoli ed epididimi
b) sempre e solo in ortostatismo per la valutazione Doppler del reflusso
Valutazione ecografica dei testicoli
Si misura preferibilmente il volume dei due testicoli. Una riduzione superiore al 20% è significativa per ipotrofia, quando associata a reflusso venoso.
In alternativa si può misurare il diametro gonadico, ma non esiste un accordo su variazioni significative di questo parametro.
Va evitato di comprendere nella misurazione del didimo il corpo e la coda dellepididimo.
Valutazione del reflusso spermatico
Si quantifica la durata del reflusso venoso a livello delle vene del plesso pampiniforme e a livello delle vene spermatiche interne.
a) in condizioni basali
b) durante la manovra di Valsalva
Nel soggetto normale in ortostatismo non si rileva flusso nelle vene indagate o si rileva solo un flusso intermittente centripeto a bassa velocità.
A) La presenza di reflusso venoso continuo in condizioni basali è dimostrativo per una completa incontinenza valvolare dellasse venoso spermatico ed è il parametro da dimostrare perchè sicuramente significativo per una ipertensione venosa ortostatica.
La presenza di un reflusso venoso basale intermittente, in espirazione, è significativo per una iniziale incontinenza venosa.
B) La presenza di un reflusso venoso soltanto durante la manovra di Valsalva (con assenza di reflusso venoso basale) è dimostrativo per una continenza valvolare in condizioni basali con incontinenza e reflusso solo ed esclusivamente durante il periodo di aumento della pressione addominale indotto dalla manovra di Valsalva.
Questo tipo di reflusso ha significato diagnostico solo se ha una durata superiore ai 2 secondi. La rilevanza clinica viene messa tuttora in dubbio da alcuni autori.
Si ricorda la necessità che lesecutore ricerchi con molta attenzione e pazienza ed isoli in modo ottimale la vena su cui porre il volume campione Doppler.
Cosa dicono le Linee Guida
Le Linee Guida Americane ed Europee così si esprimono.
Il trattamento chirurgico è raccomandato per gli adolescenti che hanno scarso sviluppo testicolare o in seguito ad ipotrofia del testicolo del 20% rispetto al controlaterale. Grado di evidenza B.
Non ci sono evidenze che giustificano un trattamento chirurgico nell'uomo infertile che ha una normale analisi dello sperma o in caso di varicocele subclinico, cioè non palpabile. Grado di evidenza A.
Raccomandazioni pratiche per il Medico di Medicina Generale
Occorre visitare tutti gli adolescenti e in caso di riscontro di varicocele eseguire un ecocolordoppler per evidenziare una ipotrofia del testicolo o un reflusso continuo e un esame dello sperma. In presenza di uno spermiogramma alterato occorre ripeterlo a distanza di qualche mese per confermare il dato. Se il dato venisse confermato è indicata la terapia chirurgica. Se ipotrofia del testicolo > del 20% rispetto al controlaterale è indicata la terapia chirurgica.
Se l'ecodoppler e lo spermiogramma fossero normali controlli seriati nel tempo, ogni 1-2 anni.
A cura di Clementino Stefanetti
Bibliografia
1. Levinger U. Is varicocele prevalence increasing with age? Andrologia. 2007 Jun;39(3):77-80.
2. Gulino G. Sport, infertility and erectile dysfunction]. Urologia. 2010 Apr-May;77(2):100-6.
3. Pfeiffer D. A Doppler-based study on the prevalence of varicocele in German children and adolescents. Andrologia. 2006 Feb;38(1):13-9.
4. http://goo.gl/JfYZY
5. Towards more objectivity in diagnosis and management of male infertilità. Int J Androl 1987; 7(Suppl):1.
6. Evers JH. Surgery or embolisation for varicoceles in subfertile men. Cochrane Database Syst Rev. 2009 Jan 21;(1):CD000479.
7. Evers JL. Surgery or embolisation for varicocele in subfertile men. Cochrane Database Syst Rev. 2004;(3):CD000479.
8. Ficarra V. Treatment of varicocele in subfertile men: The Cochrane Review-a contrary opinion. Eur Urol. 2006 Feb;49(2):258-63. Epub 2006 Jan 4.
9. Agarwal A. Efficacy of varicocelectomy in improving semen parameters: new meta-analytical approach. Urology. 2007 Sep;70(3):532-8.
10. Guidelines on Male Infertility. European Association of Urology 2010
http://www.uroweb.org/gls/pdf/Male%20Infertility%202010.pdf
11. Report on varicocele and infertility. The Practice Committee of the American Society of Reproductive Medicine. 2008. http://goo.gl/JfYZY
12. Procedure operative per indagini diagnostiche vascolari. A cura della Società Italiana di diagnostica vascolare, SIDV GIUV. http://www.sidv.net/file_doc/GIUV%2025-26.pdf
|
 |
 |
Letto : 8139 | Torna indietro |  | |  | | 
|
 |
 |
 |
 |
|
|
|
© Pillole.org 2004-2026 | Disclaimer | Reg. T. Roma n. 2/06 del 25/01/06 | Dir. resp. D. Zamperini 
ore 00:37 | 116080876 accessi| utenti in linea:
17262
|
| |


