
La febbre da farmaco
Categoria : psichiatria_psicologia
Data : 14 marzo 2010
Autore : admin
Intestazione :
La febbre da farmaco rappresenta il 3-5% delle reazioni avverse da farmaco è causata più spesso da include antimicrobici, anticonvulsivanti, farmaci antiaritmici ed altri farmaci cardiaci e può essere il primo segno clinico di una grave imminente reazione avversa a farmaco.
Testo :
La febbre da farmaco è una condizione comune che si manifesta con una diagnosi spesso non chiara. È importante che i medici sospettino i farmaci come una causa di febbre di origine ignota. Poiché in genere i medici di fronte ad una febbre del paziente sospettano un’infezione, la febbre da farmaci, se non diagnosticata, può portare ad una sovra utilizzazione di antibiotici o di altri agenti (per trattare infezioni che non sono presenti), aumentando le possibilità di rischio di eventi avversi e l’ulteriore sviluppo di resistenze microbiche. La febbre dovuta a farmaco ha anche un altro importante significato: può precedere o accompagnare molte reazioni avverse a farmaco. Essa è particolarmente problematica quando avviene durante il corso di un’infezione, perché può erroneamente portare i clinici a credere che la terapia non stia andando a buon esito.
Per migliorare la comprensione della diagnosi, dei meccanismi e della gestione della febbre da farmaco gli autori hanno condotto una ricerca dalla letteratura, utilizzando il database di MEDLINE (1950–2009). I termini della ricerca erano febbre da farmaco, reazioni da ipersensibilità, febbre indotta-da-farmaco, e reazioni da farmaco. Sono stati anche valutati i riferimenti nella revisione degli articoli.
Definizione
La febbre da farmaco è un disordine caratterizzato da una risposta febbrile che coincide temporalmente con la somministrazione di un farmaco, in assenza di condizioni sottostanti che possano essere responsabili della febbre. Una caratteristica chiave che differenzia la febbre da farmaco da altre cause è che essa scompare appena il farmaco responsabile viene sospeso. La febbre da farmaco è una diagnosi di esclusione, spesso sospettata in pazienti con febbri altrimenti non spiegate. E’ importante per i medici mantenere un indice di sospetto per la possibilità di febbre da farmaco ed essere consci dei più comuni agenti responsabili, per evitare diagnostiche costose per ulteriori valutazioni, trattamenti non corretti con terapia antibiotica, possibili eventi avversi e prolungate degenze ospedaliere. Una revisione di 97 pazienti con febbre da farmaco, casi che sono stati riportati in letteratura dal 1966 al 1986, ha rivelato che 39 erano stati ricoverati in ospedale specificamente per un work-up di febbre da farmaco. La stessa revisione ha identificato 51 pazienti con febbre da farmaco ricoverati in due ospedali di Dallas tra il 1959 e il 1986. In questi casi, episodi di febbre da farmaco hanno portato a un significativo prolungamento della ospedalizzazione di 8,7 giorni. Inoltre, ciascun episodio di febbre da farmaco aveva prodotto una media di 5 emocolture, 2,85 studi radiologici, e 0.53 terapie antibiotiche. Un’altra revisione su un periodo di 2 anni di 36 pazienti con febbre da farmaco ha trovato che il ritardo diagnostico di febbre da farmaco aveva portato una media di costi di 493 dollari per le procedure diagnostiche per ciascun caso di febbre da farmaco. E’ chiaro che la febbre da farmaco può essere una complicazione costosa. Un’ampia varietà di farmaci può causare febbre da farmaco (Tavola 1). Tuttavia, la lista dei farmaci che sono frequentemente implicati è piuttosto breve ed include antimicrobici, anticonvulsivanti, farmaci antiaritmici ed altri farmaci cardiaci.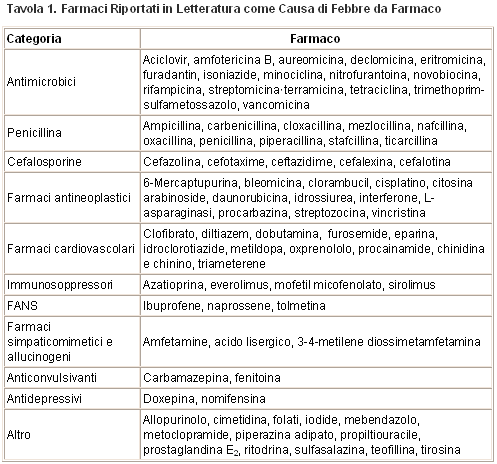
Epidemiologia
É stato stimato che i farmaci sono la causa del 10–15% degli eventi avversi nei pazienti ospedalizzati negli USA. Tuttavia, la febbre da farmaco come unica manifestazione o la più importante caratteristica clinica di una reazione avversa avviene solo nel 3–5% dei casi. La frequenza attuale della febbre da farmaco non è nota per l’underreporting e la frequente mancata diagnosi. Poiché trials clinici per valutare specificamente la febbre da farmaco non sono realizzabili, il tasso stimato di febbre da farmaco per farmaci singoli è ampiamente basato sul numero di reports di farmaco sia in report di safety di altri studi sia in serie di casi. Per cui l’accuratezza della caratterizzazione epidemiologica di questo disordine non è certa.
Fisiopatologia della Febbre da Farmaco
Patofisiologicamente, un farmaco può causare febbre con cinque importanti meccanismi:
1) interferenza con la dissipazione periferica del calore
2) alterazione della regolazione centrale della temperatura
3) stimolazione di una risposta immune sia cellulare che umorale
4) pirogenicità esogena
5) danno diretto dei tessuti.
Diagnosi
La chiave per diagnosticare la febbre da farmaci è prenderla in considerazione per ogni paziente per il quale non sono state chiarite altre cause di febbre, in particolare quando le febbri non corrispondono a probabili infezioni. La diagnosi è spesso difficile, e dovrebbe essere fatta dopo un’accurata revisione della presentazione clinica del paziente, della terapia farmacologica, e dei valori di laboratorio. I farmaci dovrebbero essere presi in considerazione nelle diagnosi differenziali di febbre in molti pazienti, specialmente in coloro che hanno assunto farmaci che sono altamente implicati di causare febbre. In pratica, il primo assunto della maggior parte dei medici è di cercare di trattare una sospetta infezione, un processo che è logico, ma può portare ad un frequente utilizzo inappropriato di antibiotici. La febbre può essere una caratteristica di molti processi infettivi oltre che di infezioni, che comprendono tumori maligni, malattie tromboemboliche, accidenti cerebrovascolari, malattie del collageno, gotta acuta, chirurgia, e trauma. Se la febbre è inaspettata, in particolare in una situazione in cui un paziente sta per altri versi clinicamente bene o migliorando, allora la febbre da farmaci dovrebbe essere considerata nella diagnosi differenziale. Si può fare una diagnosi definitiva solo quando la febbre si risolve dopo la sospensione del farmaco implicato. La ricorrenza della febbre dopo le ripresa del farmaco sospettato conferma una diagnosi di febbre da farmaco, ma è una pratica pericolosa che in genere dovrebbe essere evitata.
Caratteristiche cliniche
La febbre da farmaco può presentarsi in ogni momento durante il corso di una terapia, e vi è una variazione significativa tra le differenti classi di farmaci. Il tempo medio tra l’inizio della terapia con il farmaco responsabile e l’inizio della febbre è di 7–10 giorni ma è altamente variabile ed anche dipendente dalla classe di farmaci. L’intervallo più breve è stato osservato con i farmaci antineoplastici (mediana 0.5 giorni, media 6 giorni) e con gli antimicrobici (mediana 6 giorni, media 7.8 giorni). Un intervallo più lungo è stato visto con farmaci del sistema nervoso centrale (mediana 16 giorni, media 18.5 giorni) e con i farmaci cardiovascolari (mediana 10 giorni, media 44.7 giorni). Il più breve intervallo di tempo medio con i farmaci antineoplastici a paragone con tutti gli altri farmaci è statisticamente significativo. Vari patterns di febbre si verificano in pazienti con febbre da farmaco: febbri continue; febbri remittenti, nelle quali le temperature variano ma sono in maniera consistente più elevate del normale; febbri intermittenti, che sono interrotte da temperature giornaliere normali; e febbri simil tisiche, che si presentano come una combinazione di febbri intermittenti e remittenti. Quest’ultimo è il pattern più frequente, particolarmente da che l’uso di farmaci antipiretici e di coperte fredde possono modificare un pattern di febbre dal suo decorso naturale. Inoltre, il grado di piressia può variare da temperature di basso-grado di 37,2°C a temperature di alto-grado quali 42°C, mentre temperature elevate di 38–40 °C sono le più comuni. Pazienti con febbre da farmaco spesso sembrano stare “inappropriatamente bene” per il grado di febbre che hanno; spesso sono anche inconsapevoli delle loro febbri. Un’altro indizio di aiuto nello svelare una febbre da farmaco è la relativa bradicardia, una condizione che si verifica quando la frequenza cardiaca non aumenta secondo l’estensione che accompagna in maniera tipica l’elevazione della temperatura. Per determinare la presenza di bradicardia relativa, è richiesta una temperatura di almeno 38°C, e non devono essere presenti malattia seno-atriale né farmaci che influenzano la frequenza cardiaca. Manifestazioni cutanee di ipersensibilità sono state osservate nel 18–29% dei pazienti con febbre da farmaco. Un rash maculo papulare generalizzato si presenta in una minoranza di pazienti e può essere orticarioide con o senza petecchie. Poiché le manifestazioni cutanee non sono universali, la loro assenza non esclude la diagnosi di febbre da farmaco. La febbre da farmaco può precedere una più franca reazione avversa a farmaco e essere il primo segno clinico di una grave imminente reazione avversa a farmaco. Se si lascia continuare una reazione da ipersensibilità che causa la febbre da farmaco senza sospendere il farmaco, il paziente può sviluppare un rash da farmaco o altre manifestazioni cliniche.
[b]Risultati di laboratorio
I risultati di laboratorio possono essere di aiuto nel supportare una diagnosi di febbre da farmaco, sebbene essi siano altamente variabili e non ci si possa fare affidamento per una diagnosi definitiva. Una conta leucocitaria si dovrebbe chiedere a tutti i pazienti con sospetta febbre da farmaco. Può essere presente una leucocitosi con o senza una variazione a sinistra della formula leucocitaria. Il risultato di leucocitosi con febbre dovrebbe spingere i medici a rivalutare la possibilità di infezione. I livelli di eosinofili sono frequentemente elevati, ma una vera eosinofilia è meno comune. La VES può anche essere altamente elevata. I tassi di VES possono essere di 100 mm/ora o maggiori, ma valori di 40–60 mm/ora sono più comuni. Si possono anche osservare rialzi medi delle transaminasi sieriche; tuttavia, esse non si elevano più di due volte i valori normali approssimativamente nel 90% dei pazienti. Anche i livelli di LDH possono essere elevati. Valori normali non precludono la diagnosi di febbre indotta da farmaco. Nessun altro test è molto utile nella diagnosi. La dimostrazione di anticorpi contro un farmaco da test sierologici o cutanei non è di aiuto poiché questi si sviluppano spesso in pazienti asintomatici in cui manca ipersensibilità clinica. Sebbene valori anormali di laboratorio ed altri ritrovati clinici possano supportare la diagnosi di febbre, non sono presenti in tutti i casi di febbre da farmaco. Nella revisione discussa precedentemente, la bradicardia relativa si era presentata nell’11% dei pazienti, mentre leucocitosi, eosinofilia, e rash cutaneo erano stati notati nel 22%, 22%, e nel 18% dei pazienti, rispettivamente.
Meccanismi della Febbre da Farmaco
Sono stati identificati cinque meccanismi di febbre da farmaco. Le febbri possono derivare da effetti del farmaco sulla termoregolazione, da reazioni correlate alla somministrazione, dalla azione farmacologica del farmaco, da risposta idiosincrasia, e da reazioni di ipersensibilità; quest’ultimo è il meccanismo più comune di febbre da farmaco. La Tavola 2 elenca i farmaci ritenuti causare febbre attraverso questi meccanismi. 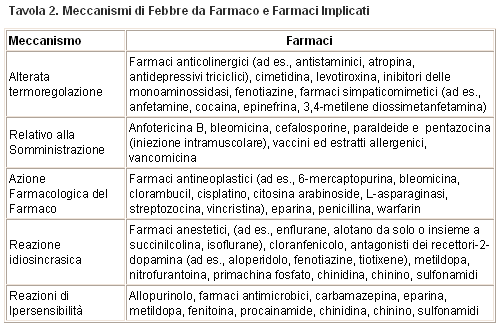
Trattamento
L’approccio più sensibile per trattare la febbre da farmaco è sospendere il farmaco responsabile, se appropriato. Determinando il farmaco appropriato vi può essere una sostituzione, e non vi è uno standard di approccio. Secondo la gravità che accompagna la reazione, può essere appropriato sospendere tutti i farmaci sospettati, quelli aggiunti di recente o tutti i farmaci non essenziali. Nel setting di una febbre senza segni di ipersensibilità, sospendere o un farmaco aggiunto di recente o un farmaco ad alto indice di sospetto da solo può essere adeguato. Dopo la sospensione, in genere la risoluzione della febbre si verifica entro 48–72 ore, sebbene possa persistere per giorni o per settimane se altre manifestazioni di ipersensibilità accompagnano la febbre, quali un rash maculo papulare, o se il tasso di eliminazione del farmaco è basso. La sospensione del farmaco dovrebbe essere considerata con cautela, poiché i benefici della continuazione della terapia potrebbero superare il rischio della continuazione della febbre in alcuni scenari clinici. Nella situazione in cui è richiesta la continuazione del trattamento, si può realizzare un cambio con un farmaco sostitutivo chimicamente correlato, se è possibile. Tuttavia, alcuni farmaci non hanno un sostituto adeguato come durante il trattamento di un tipo particolare di cancro o di un microrganismo altamente resistente-a-farmaco. In queste situazioni, è possibile pretrattare il paziente con corticosteroidi, antistaminici, e/o inibitori delle prostaglandine mentre si resta vigili nei confronti di ulteriori segni di ipersensibilità. Il pretrattamento con corticosteroidi in genere non viene dato a meno che non sia necessario in una reazione cutanea. Pr pazienti che ricevono terapia in cui molteplici farmaci possono essere responsabili della febbre, si dovrebbe considerare la sospensione di tutti i farmaci non essenziali. I farmaci possono essere reintrodotti con cautela, uno alla volta, se necessario, dopo l’abbattimento della febbre, evitando, se possibile, il farmaco più altamente sospettato.
Ri-somministrazione (Rechallenge)
Il rechallenge in pazienti con febbre da farmaco è controversa e si dovrebbe approcciare con estrema cautela. Il rechallenge può essere non opportuno, particolarmente in situazioni in cui la reazione febbrile originaria era accompagnata da gravi effetti avversi. Nella maggior parte dei casi revisionati, il rechallenge con una dose singola era stato fatto con estrema cautela, spesso con il consenso del paziente, per confermare la diagnosi di febbre farmaco-indotta. Il farmaco implicato veniva sospeso quando la reazione febbrile si ripresentava dopo il rechallenge. I rischi e i benefici del rechallenge dovrebbero essere pesati prima della reintroduzione del farmaco responsabile e discussi con il paziente, se possibile. Il rechallenge non si dovrebbe fare soltanto per rendere solida la diagnosi di febbre da farmaco.
Conclusioni
L'eterogeneità osservata nei casi di febbre da farmaco rende difficile tirare delle conclusioni. La diversità dei reports in letteratura sottolinea l’ampia varietà di farmaci che sono implicati nella febbre da farmaco. Quando si sospetta febbre da farmaco i clinici si trovano spesso a soppesare rischi e benefici della sospensione dei farmaci sospettati. In pazienti nei quali la febbre si risolve dopo la sospensione di alcuni farmaci che non sono strettamente necessari (quali quelli per condizioni croniche stabili), questi farmaci dovrebbero essere re-iniziati singolarmente, solo se richiesto, e con cautela per identificare l’agente causale della febbre. In questo caso, il farmaco con il più alto indice di sospetto di causare febbre dovrebbe essere evitato se possibile. La gestione di ciascun episodio di sospetta febbre da farmaco deve essere individualizzata per la situazione del paziente, tenendo conto della gravità della malattia che il farmaco sospettato sta trattando, le condizioni di comorbilità ed altre variabili. Una diagnosi di presunta febbre da farmaco non dovrebbe distrarre il clinico dal ricercare altre possibilità diagnostiche di febbre, in particolare in pazienti con malattie acute. I clinici devono rimanere vigili rispetto a farmaci sospettati di causare febbre, informandosi dei farmaci riportati come responsabili, ed essere cauti rispetto alla possibilità di sottoprescrizione quando alcuni farmaci necessari vengono sospesi contemporaneamente.
Fonte: Ruchi A. Patel; Jason C. Gallagher.
Pharmacotherapy. 2010;30(1):57-69.
a cura di Patrizia Iaccarino